
Среди людей распространенной является точка зрения, которая заключается в том, что заболевание мужских половых органов встречается у мужчин после сорока лет и старше. Но это неверно. Все чаще в последние годы заболевание мужских половых органов возникает даже у молодых мужчин.
Причины заболевания половых органов:
 Физическая активность сегодня не является обязательным повседневным элементом жизнедеятельности мужчин. Жизнь современного мужчины больше связана с рабочим столом и компьютером, домашней бытовой техникой, передвижением на автомашине. Результатом сидячего образа жизни становится нарушение кровообращения в половой системе. Их симптомами становятся воспаления. Воспалительные процессы возникают как результат застоя. Их симптомами становятся боль, зуд, жжение.
Физическая активность сегодня не является обязательным повседневным элементом жизнедеятельности мужчин. Жизнь современного мужчины больше связана с рабочим столом и компьютером, домашней бытовой техникой, передвижением на автомашине. Результатом сидячего образа жизни становится нарушение кровообращения в половой системе. Их симптомами становятся воспаления. Воспалительные процессы возникают как результат застоя. Их симптомами становятся боль, зуд, жжение.
В ряде случаев заболевание мужских половых органов зарождается еще в детском возрасте. Например, переболев эпидемическим паротитом в детстве, мужчина может стать бесплодным в период зрелости.
Существуют симптомы заболевания мужских половых органов, заметив которые, мужчине нужно обязательно получить консультацию андролога. Их симптомами являются нарушения в половой сфере. Но чаще всего их симптомы бывают незамеченными.
 Лечить заболевание мужских половых органов и кожные заболевания сложно, так как, если возникли их симптомы, обычно мужчинами ничего не предпринимается. Поэтому возможность раннего начала терапии заболевания мужских половых органов упускается. Мужчины часто не проходят диагностику, не посещают регулярно врача. Это является ошибкой.
Лечить заболевание мужских половых органов и кожные заболевания сложно, так как, если возникли их симптомы, обычно мужчинами ничего не предпринимается. Поэтому возможность раннего начала терапии заболевания мужских половых органов упускается. Мужчины часто не проходят диагностику, не посещают регулярно врача. Это является ошибкой.
Сегодня совершенно естественно для женщины обращаться к врачам с жалобами по поводу проблем ее репродуктивной системы и пользоваться услугами гинеколога. Женская физиология хорошо изучена на протяжении веков, были достигнуты большие успехи в лечении женских половых расстройств.
Мужчины также имеют множество проблем в половой сфере. Заболевания половых органов очевидны.
Однако часто мужчины до сих пор не знают, к кому они могут обратиться со своими проблемами, если возникло заболевание мужских половых органов.
Огромный прогресс в исследованиях в течение последних нескольких лет привел к значительному улучшению понимания мужской репродуктивной функции. Андрология - это отрасль медицины, которая занимается нарушениями мужского полового органа.
Сдерживающими факторами на пути прогресса в этой области являются мифы и суеверия, мужской шовинизм и особенности их психологии. Распространенное мнение о том, что секс - это нечто постыдное, является одним из основных факторов, которые мешают мужчинам вовремя обращаться за медицинской помощью к андрологу с заболеванием полового органа.
 Прежде, обнаружив симптомы заболевания полового органа, мужчины предпочитали тайный визит к лекарям в отдаленном городе. Затем следовали неизбежные и непомерные цены за сомнительные лекарства, но без квалифицированного лечения полового органа. А болезнь не лечилась. Симптомы болезни полового органа сохранялись.
Прежде, обнаружив симптомы заболевания полового органа, мужчины предпочитали тайный визит к лекарям в отдаленном городе. Затем следовали неизбежные и непомерные цены за сомнительные лекарства, но без квалифицированного лечения полового органа. А болезнь не лечилась. Симптомы болезни полового органа сохранялись.
Сегодня миллионы мужчин имеют реальную возможность посетить андрологическую клинику, где они могут получить медицинскую помощь мужского врача андролога, чтобы сохранить здоровье полового органа.
Большинство андрологических расстройств редко обсуждаются по причине застенчивости, чувства вины или стыда. Истинные масштабы этих мужских проблем, следовательно, официально неизвестны. Некоторые мужчины просто не лечатся.
В классической медицине существует следующая классификация болезней мужских половых органов:
Одной из самых распространенных проблем мужской половой системы является импотенция.
Немногие мужчины имеют представление о том, что обычно органические причины приводят к импотенции, что это состояние успешно лечится.
 Классификация импотенции как болезни мужских половых органов. Артериогенная импотенция. При этом артерии, которые осуществляют кровоснабжение полового органа мужчины, не могут доставлять объем крови, необходимой для эрекции. Заболевание мужских половых органов возникает:
Классификация импотенции как болезни мужских половых органов. Артериогенная импотенция. При этом артерии, которые осуществляют кровоснабжение полового органа мужчины, не могут доставлять объем крови, необходимой для эрекции. Заболевание мужских половых органов возникает:
Заболевание мужских половых органов в результате травмы - очень распространенное явление в молодом возрасте. Травма полового органа может быть после автомобильной аварии, вызывающей перелом таза или лобковых костей. К импотенции ведет постоянное трение в зоне гениталий в результате длительной езды на велосипеде у гонщиков. Происходит это потому, что постоянное трение в этой зоне приводит к образованию тромба в артерии, ведущей к половому члену. Этот тромб постепенно растет. В конечном итоге он блокирует кровоснабжение полового члена полностью.
Сегодня установлено, что является симптомом, предупреждающим знаком о возможных сердечно-сосудистых заболеваниях, таких как инфаркты и инсульты. Болезни артерий влияют на небольшие артерии, ведущие к гениталиям (пенису), раньше, чем они влияют на более крупные (коронарные артерии сердца и сонные артерии головного мозга).
 Веногенная импотенция. В этом случае вены не наполняются в достаточной мере кровью для жесткой эрекции. У некоторых мужчин встречается первичная веногенная импотенция с рождения. Такие мужчины никогда не имели жесткую эрекцию всю свою жизнь. У других мужчин это заболевание развивается после нескольких лет нормальной половой жизни (вторичная импотенция).
Веногенная импотенция. В этом случае вены не наполняются в достаточной мере кровью для жесткой эрекции. У некоторых мужчин встречается первичная веногенная импотенция с рождения. Такие мужчины никогда не имели жесткую эрекцию всю свою жизнь. У других мужчин это заболевание развивается после нескольких лет нормальной половой жизни (вторичная импотенция).
Нейрогенная импотенция. Иннервация полового члена является весьма непростым актом. Правильное проведение импульсов по нервам - это главное для эрекции.
Травмы спины (если пострадал позвоночник, спинной мозг) нередко становятся . Может быть повреждение других нервов, связанных с пенисом, особенно которые происходят после тазовой травмы, повреждения промежности.
Конечно, расстройства нервной системы, такие как рассеянный склероз, миелит, опухоли и т.д. обычно приводят к импотенции, если они затрагивают иннервацию полового члена.
Импотенция - частое заболевание мужских половых органов среди диабетиков. Около 50 процентов всех диабетиков имеют импотенцию. Это заболевание у больных сахарным диабетом почти всегда органического происхождения. Современная андрология может предложить почти всем пациентам с сахарным диабетом лекарство от полового бессилия. Но этот факт не известен многим мужчинам.
Лекарственные препараты негативно влияют на нейромедиаторы в нервных окончаниях пениса.
Среди них находятся психотропные лекарства, препараты для снижения артериального давления.
Эндокринологическая (или гормональная) импотенция. Она развивается при возникновении дисбаланса или недостаточности половых гормонов.
В последние годы состояние, известное как андропауза, было идентифицировано у лиц мужского пола. Они в среднем возрасте и за его пределами имеют пониженный уровень тестостерона. Это состояние совершенно аналогично менопаузе у женщин.
Смешанная импотенция. В этой ситуации становятся сразу несколько факторов. Обычно это развивается при наличии системных заболеваний.
Нужно начать с изменения образа жизни. Важно позаботиться о своем здоровье, выбрав здоровый образ жизни:
В случае возникновения недугов в половой сфере мужчинам нужно обращаться к андрологу. Это врач, который лечит заболевания, свойственные мужчинам, особенно репродуктивных органов.
На многие вопросы вы можете найти ответ у андролога. Он лечит мужские болезни. Помощь этого врача помогает каждому мужчине сохранить и восстановить свое здоровье. Чтобы избежать проблем с репродуктивным здоровьем, каждый мужчина нуждается в консультации андролога два раза в год с профилактической целью. Это делать нужно потому, что заболевание иногда развивается бессимптомно.
Современная андрология широко использует современные средства диагностики. УЗИ, допплерография, гормональные и генетические исследования и другие методы используются андрологами.
Заболевания репродуктивной мужской системы можно лечить многочисленными способами. Даже недуги, которые ранее считались неизлечимыми, андрологи сегодня успешно лечат. Мужская репродуктивная система требует систематического внимания.
Фактически заболевание мужских половых органов успешно лечится. Поэтому каждый из мужчин имеет возможность сохранять здоровье и активность в половой сфере в течение долгих лет.
Воспалительные заболевания мужских половых органов особенно опасны своими осложнениями. Поэтому в данном случае очень важно своевременно начать лечение
1. Мочевой пузырь; 2. Лоно; 3. Простата; 4. Уретра
Уретрит - это воспаление мочеиспускательного канала (уретры), вызванное поражением его стенки различного рода бактериями и вирусами.
Уретрит всегда возникает на фоне снижения активности защитных факторов. В повседневной жизни мочеиспускательный канал, как и все наши системы и органы, постоянно сталкивается с возбудителями инфекции; микробы попадают в него с кожи, из кишечника, через кровь, а также во время полового акта. До поры до времени иммунная система справляется с ними, но как только защитные механизмы дают сбой, возникает воспаление.
Специфический уретрит вызывается возбудителями ИППП (трепонома, гонококк, хламидия, трихомонада, микоплазма, уреаплазма, реже - гарднерелла, а также различные вирусы). Обычно развивается после незащищенного полового контакта с инфицированным партнером.
Неспецифический уретрит вызывается условно-патогенной микрофлорой (стрептококками, стафилококками, кишечными палочками, грибами). Заражение также происходит в результате полового акта, чаще всего — при анальном сексе без презерватива или при классическом вагинальном сексе с партнершей, страдающей вагинальным дисбактериозом. Первоначально у мужчины развиваются баланопостит, а затем — уретрит.
Главные симптомы уретрита - боль, резь, жжение, зуд и неприятные ощущения во время мочеиспускания. Дискомфорт при этом может возникать как в области головки, так и в уретре или промежности, но он обязательно связан с мочеиспусканием.
Еше один важный симптом заболевания - патологические выделения из мочеиспускательного канала. В норме из него выделяются моча, сперма и смазка (при половом возбуждении). Кровотечение из уретры возникает при ее травме. Чаше всего это происходит во время отхождения из почки камня или песка, а также вследствие прогрессирования запущенного эрозивного (язвенного) уретрита. У мужчин в результате длительного сексуального воздержания при дефекации или во время полового возбуждения может самопроизвольно выделяться секрет простаты.
По характеру течения выделяют острую и хроническую (периоды обострений чередуются с периодами ремиссий) формы заболевания. Однако с каждым последующим обострением заболевание неизбежно прогрессирует, воспалительный процесс поражает все большую площадь слизистой мочеиспускательного канала. И рано или поздно начинаются осложнения.
Доплерогрифия - это ультразвуковое исследование, позволяющее оценить кровоток в различных органах
Хронический уретрит опасен, тем, что воспаление постепенно достигает предстательной железы (простатит), мочевого пузыря (цистит) и даже мошонки (орхит, эпидидимит). А со времен при отсутствии должного лечения может возникнуть наиболее грозное осложнение — сужение мочеиспускательного канала, при котором уже требуется оперативное вмешательство.
Отдельно стоит рассмотреть еще одно осложнение — колликулит, то есть воспаление семенного бугорка. Воспаление семенного бугорка приводит к появлению новых симптомов уретрита: боли становятся жгучими, колющими или простреливающими, они отдают в промежность, мошонку, бедра, низ живота. Половой акт становится настоящим испытанием, и из-за боли продолжительность его значительно сокращается.
Главное — своевременно определить истинную первопричину возникновения воспаления мочеиспускательнного канала. Для этого следует в обязательном порядке сдать анализы на наличие скрытых инфекций, так и условно-патогенных возбудителей. Далее оценивается состояние простаты (трансректальное ультразвуковое исследование — ТРУЗИ, микроскопия секрета), мочевого пузыря (УЗИ, общий анализ мочи) и обязательно — органов мошонки (УЗИ с доплером).
При сходстве симптомов специфического и неспецифического уретрита существует разница в подходах к лечению двух форм этого заболевания: ведь в случае если обнаружена половая инфекция, необходимо обследовать и лечить обоих партнеров одновременно. Для терапии неспецифического уретрита рекомендованы специальная диета, промывание мочеиспускательного канала антисептиками и антибактериальными препаратами, прием антибиотиков. Специфический уретрит лечат аналогично, но дополнительно к базовому лечению назначают еще и иммуномодуляторы.
Баланопоститом называется сочетание воспаления головки полового члена (баланит) и крайней плоти (постит). Это наиболее распространенное воспалительное заболевания половых органов у необрезанных мужчин.
Обычно в качестве инфекционного фактора выступают грибы рода Candida, но заболевание могут также спровоцировать и бактерии — стафилококки, кишечная палочка, стрептококки, энторококки и другие.
Наиболее распространены следующие пути заражения:
Факторы риска
Заболевание начинается с дискомфорта в области головки полового члена, который в дальнейшем усиливается: появляется зуд, жжение и боль. Резко возрастает чувствительность головки, что неизбежно сказывается на ощущениях во время полового акта. Поскольку усиление чувствительности головки влечет за собой ускорение эякуляции, продолжительность его неизбежно снижается. Затем появляются покраснение головки и крайней плоти, сухость, ярко-красные точки, трещины и даже маленькие язвочки на поверхности кожи головки, причем кожа становится высохшей и похожей на пергамент. Все это сопровождается неприятным запахом. Сам половой член выглядит припухшим за счет отечной крайней плоти.
Грозным осложнением баланопостита является фимоз - патологическое состояние, при котором головка полового члена открывается с трудом или не открывается вообще. При хроническом 6аланопостите, сопровождающемся фимозом, возможно развитие рака полового члена.
Поскольку чаше всего это воспалительное заболевание связано с нарушением микрофлоры влагалища у женщин ей необходимо обязательно обследоваться у гинеколога : сделать анализ, который называется «исследование микробиоценоза влагалиша». В остальном же регулярные профилактические осмотры у уролога и соблюдение гигиенических норм избавят мужчину от проблем с воспалением крайней плоти и головки полового члена.
Необходимо хотя бы 1 раз в день, сдвигая крайнюю плоть, тщательно мыть головку полового члена теплой водой, желательно с мылом. При появлении признаков воспаления следует использовать растворы антисептиков (мирамистин или хлоргексидин). Обрабатывать половой член надо несколько раз в день, после гигиенических процедур, в течение 1 недели. Ни в коем случае не используйте марганцовку, йод и спирт, так как эти вещества лишь усиливают раздражение.
Если продолжительное использование антисептиков не оказывает нужного эффекта, это означает, что иммунитет кожи и слизистой полового члена резко снижен. В данном случае просто необходимо обратиться за помощью к специалисту.
 Эпидидимитом называется воспаление придатка яичка. Чаще всего эпидидимит является не самостоятельным недугом, но осложнением различных инфекционных заболеваний. Иногда он бывает осложнением общего инфекционного заболевания (грипп , пневмония, ангина), но чаще всего возникает при хронических воспалительных заболеваниях мочеполовых органов, которые вызываются ИППП: уретрите, простатите или везикулите - воспалении семенных пузырьков. Кроме того, появлению эпидидимита способствуют травмы органов мошонки, промежности, малого таза, а также застойные явления в области малого таза.
Эпидидимитом называется воспаление придатка яичка. Чаще всего эпидидимит является не самостоятельным недугом, но осложнением различных инфекционных заболеваний. Иногда он бывает осложнением общего инфекционного заболевания (грипп , пневмония, ангина), но чаще всего возникает при хронических воспалительных заболеваниях мочеполовых органов, которые вызываются ИППП: уретрите, простатите или везикулите - воспалении семенных пузырьков. Кроме того, появлению эпидидимита способствуют травмы органов мошонки, промежности, малого таза, а также застойные явления в области малого таза.
Особый случай - возникновение эпидидимита вследствие проведения стерилизации - хирургической операции по перевязке или удалению семявыносящих протоков. При этом образующиеся в яичках сперматозоиды не успевают рассасываться, накапливаются в придатках и вызывают воспаление.
Данное заболевание может быть как острым, так и хроническим, хотя хроническая форма эпидидимита встречается сравнительно редко.
Начало заболевания острое: мошонка увеличивается в размере, в одной из ее половин появляется резкая боль, усиливающаяся при ходьбе. Постепенно боль распространяется в пах, промежность, а иногда - даже в крестцовый и поясничный отделы позвоночника. Пораженная сторона мошонки увеличивается, кожа ее краснеет, теряет свою складчатость из-за отека. Одновременно температура тела больного повышается до 38-39 С, появляются общие симптомы воспалительного заболевания: слабость, головная боль, потеря аппетита. Придаток яичка увеличивается, становится плотным, резко болезненным при прикосновении.
При отсутствии лечения через несколько дней воспалительный процесс в придатке яичка может привести к нагноению самого яичка. При этом состояние больного резко ухудшается: его лихорадит, кожа мошонки становится глянцевой, появляются отечность и резкая болезненность при прикосновении.
Другое осложнение эпидидимита - переход воспаления на яичко и развитие острого орхита. При длительном течении такой воспалительный процесс приводит к появлению соединительной ткани и, как следствие, к возникновению непроходимости придатка яичка для сперматозоидов.
Лечение легких форм эпидидимита возможно на дому. Госпитализация проводится только при угрозе развития осложнений.
Больной должен соблюдать строгий постельный режим. Для обеспечения неподвижности мошонки ей придается фиксированное возвышенное положение (с помощью свернутого полотенца либо посредством ношения специальной поддерживающей повязки - суспензория или трусов-плавок). На протяжении всего периода лечения следует соблюдать диету, которая предполагает полное исключение из употребления острой и жареной пищи, а также любых алкогольных напитков. Необходимо обильное питье, желательно использовать морсы и чаи с добавлением лекарственных растений.
Название этого заболевания не имеет никакого отношения к эпидемиям и происходит от латинского слова epidimis что в переводе обозначает «придаток яичка».
При остром эпидидимисе показано местное применение холода: холодный компресс на мошонку или ед (длительность сеанса 1-2 ч, перерыв не менее 30 мин).
Для достижения стойкого положительного эффекта обязательно проводить лечение основного заболевания, осложнением которого и стал эпидидимит. Назначаются антибиотики, противовоспалительные и рассасывающие препараты, ферменты, витамины. Когда острый воспалительный процесс в придатке яичка уменьшается, применяют тепловые процедуры на мошонку, физиотерапию.
При развитии нагноения придатка яичка производится операция вскрытие и дренирование гнойника, в тяжелых случаях эпидидимэктомия (удаление придатка).
Хронический эпидидимит обычно развивается при специфических воспалительных заболевания (сифилис, туберкулез) или после хирургической ограции по стерилизации мужчины. Характерные симптомы: постоянные или периодически возникающие боли в яичке, особенно при ходьбе; регулярное повышение температуры тела до 37 °С; придаток яичка становится плотным и болезненным на ощупь.
Хронический эпидидимит чаще всего бывает двусторонним. В данном случае высока вероятность двусторонней облитерации придатков яичка (непроводимости семявыносящих протоков), что часто ведет к бесплодию.
Лечение хронического эпидидимита отличается большей длительностью, причем акцент делается на местное лечение, физиотерапевтические процедуры. Если консервативная терапия не дает положительных результатов и развиваются осложнения, прибегают к эпидидимэктомии.
Профилактика эпидидимита заключается в своевременном лечении хронических воспалительных заболеваний мочеполовых органов, в первую очередь хронического уретрита и простатита.
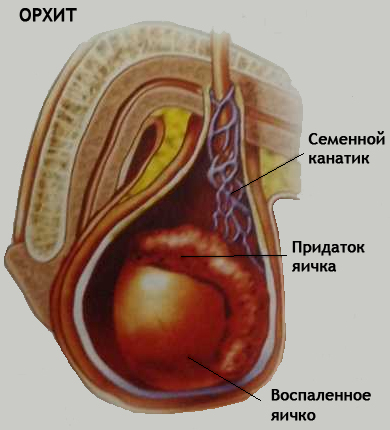 называется воспаление яичка. Как правило, орхит является не самостоятельным недугом, но осложнением различных инфекционных заболеваний: свинки, гриппа, скарлатины, ветряной оспы , пневмонии. Но чаще всего орхит развивается на фоне воспалительных заболей вызванных скрытыми инфекциями (уретрит, простатит, везикулит или эпидидимит). Серьезным провоцирующим фактором могут послужи данном случае также травмы яичка.
называется воспаление яичка. Как правило, орхит является не самостоятельным недугом, но осложнением различных инфекционных заболеваний: свинки, гриппа, скарлатины, ветряной оспы , пневмонии. Но чаще всего орхит развивается на фоне воспалительных заболей вызванных скрытыми инфекциями (уретрит, простатит, везикулит или эпидидимит). Серьезным провоцирующим фактором могут послужи данном случае также травмы яичка.
Заболевание по своему течению может быть острым и хроническим.
Острый орхит начинается с появления в яичке 6оли, которая отдает в пах промежность или крестец. Мошонка с пораженной стороны увеличивается в 2 раза и более. Кожа ее становится гладкой» горячей на ощупь и краснеет. Воспаленное яичко также увеличивается в размерах а прикосновение к нему становится очень болезненным.
Основное осложнение острого орхита - возможное нагноение яичка и как следствие развитие бесплодия. Поэтому, если существует хоть малейшая вероятность развития нагноения, больного обязательно госпитализируют.
Острый орхит часто проходит самостоятельно на фоне лечения основного заболевания. Однако при этом необходимо ношение суспензория или трусов-плавок для придания мошонке фиксированного положения, а также местное применение холода. После ликвидации острого воспалительного процесса проводится физиотерапевтическое лечение.
Возможно и более серьезное осложнение острого орхита - развитие абсцесса (гнойного воспаления). При этом необходима госпитализация: в стационаре яичко вскрывают и дренируют. Очень редко в наиболее тяжелых случаях при полном расплавлении ткани яичка гноем производят одностороннюю орхиэктомию - удаление яичка. При любой травме мошонки обязательно обратитесь к урологу.
Хронический орхит может развиться в качестве осложнения хронических воспалительных заболеваний мочеполовой системы (простатит, уретрит, везикулит) либо возникнуть при неправильном или недостаточном лечении острого орхита. Единственным симптомом в данном случае является некоторая болезненность яичка при прикосновении к нему. Во время обострения заболевания появляются боли в яичке при ходьбе.
Хронический орхит приводит к снижению секреторной функции яичка и значительно чаще, чем острый, может вызвать бесплодие. Лечение его довольно длительное и трудоемкое, оно осуществляется только под контролем специалиста. При этом обязательной составляющей терапии должно стать лечение основного заболевания. Прием курса антибактериальных препаратов активно сочетается с физиотерапевтическими процедурами. Если на протяжении длительного времени не удается достигнуть ощутимого эффекта, выполняется односторонняя орхиэктомия.
Профилактика орхита заключается в своевременном лечении острых и хронических воспалительных заболеваний мочеполовой системы.
Простатитом называется заболевание, характеризуемое наличием определенных жалоб и признаков воспаления а лабораторных анализах секрета предстательной железы. Среди возбудителей простатита лидируют бактерии рода кишечной палочки. Они вызывают эту болезнь значительно чаше, чем возбудители ИППП.
 Симптомы
СимптомыСреде множества различных симптомов выделяются прежде всего симптомы общего характера: повышенная раздражительность, вялость, быстрая утомляемость, потеря аппетита, тревожность, значительное снижение работоспособности. Также обязательно присутствуют и специфические симптомы: расстройство мочеиспускания, учащенное мочеиспускание, боли при мочеиспускании и постоянные ноющие боли в промежности, паховой области, мошонке, головке полового члена К сожалению, болевые ощущения в области половых органов - неизбежный спутник простатита.
Но особенно тяжело пациенты переносят нарушения половой функции, которые всегда присутствуют при этом заболевании, поскольку являются следствием воспалительных и застойных явлений в предстательной железе и органах малого таза. Сначала появляется преждевременная эякуляция, затем ослабевает эректильная составляющая, резко стирается острота оргазма во время полового акта, после чего ослабевает либидо. Вследствие неудач у мужчины может появиться страх перед половой близостью, развиться неуверенность в себе. А это, в свою очередь, приводит к усилению раздражительности и возникновению неврозов.
Различают острый и хронический бактериальный простатит. При остром простатите, как правило, в дополнение к перечисленным выше симптомам повышается температура тела, а при дефекации возникает боль в прямой кишке. В стадии гнойного воспаления возможны самопроизвольное вскрытие абсцесса и истечение гноя из мочеиспускательного канала или прямой кишки.
Острый простатит обычно не требует госпитализации и успешно излечивается антибиотиками, однако в отдельных случаях необходима операция. Несвоевременное обращение к врачу способно привести к тяжелым последствиям: распространению инфекции на окружающие органы и ткани, возникновению сепсиса (заражения крови), переходу заболевания в хроническую форму, что может вызвать значительные нарушения функции половых органов - импотенцию и бесплодие.
Хронический простатит - заболевание, характеризующееся длительным течением и постоянными рецидивами. Тяжелым исходом его является образование рубцовой и соединительной ткани в предстательной железе, что приводит к сморщиванию органа и, как следствие, нарушению мочеиспускания, ухудшению состояния мочевого пузыря, почек и мочеточников. А в пожилом возрасте к этому, как правило, добавляется еще и гиперплазия предстательной железы.
Добиться полного выздоровления при хроническом простатите чрезвычайно сложно. Прогноз зависит от таких факторов, как давность болезни и степень анатомических и функциональных изменений в предстательной железе. Поэтому крайне важно своевременно обратиться к врачу и тщательно выполнять все его рекомендации.
Лечение хронического простатита должно быть комплексным и назначаться индивидуально, в зависимости от особенностей симптоматики у каждого конкретного пациента. При этом используются антибактериальные препараты, витамины, физиотерапевтические процедуры и физические упражнения.
Профилактика простатита заключается в максимальном устранении факторов, предрасполагающих к его развитию. Это предотвращение застоя кровообращения в органах малого таза и застоя секрета в предстательной железе, а также своевременное и комплексное лечение воспалительных процессов в соседних органах.
Хронический простатит выявляется более чем у 30 % мужчин старше 30 лет
Огромное значение имеет нормализация ритма половой жизни. Существует усредненная физиологическая норма рекомендуемых количества и длительности половых актов: для мужчин в возрасте от 20 до 45 лет - 2-3 акта в неделю при средней продолжительности 3-5 мин после введения полового члена во влагалище. Важно отметить, что искусственное увеличение количества половых актов, без достаточного желания, лишь нанесет мужчине вред, поскольку также приведет к нарушению кровообращения в предстательной железе.
Кроме того, мы хотим обратить особое внимание читателей на недопустимость злоупотребления спиртными напитками, поскольку на фоне приема алкоголя резко ухудшается венозный отток, что вызывает развитие застойного простатита. Мало того, при систематическом употреблении горячительных напитков значительно снижается уровень мужских половых гормонов и возникает половая слабость.
В современной медицине понятие «Простатит» трактуется широко: оно включает не только бактериальный простатит, но и простатодинию - невоспалительный синдром хронической тазовой боли

Тема очень прозаична - заболевания, передаваемые половым путем (ЗППП). В последние годы показатели заражения венерологическими заболеваниями неуклонно растут. К сожалению, это касается в первую очередь подростков, что обусловлено отсутствием надлежащего полового воспитания в школах и семьях. Статистика утверждает, что ЗППП болеет каждый 10 человека на нашей планете, не исключая детей и людей преклонного возраста.
Заболевания, передающиеся половым путем (ЗППП) - это целая группа инфекционных болезней с разнообразными клиническими проявлениями, объединенных половым путем передачи и высокой социальной опасностью. Термин появился в 1980 г., и к настоящему времени к ЗППП относят свыше 20 видов инфекций и вирусов: от смертоносной ВИЧ-инфекции до банального хламидиоза, который, кстати, тоже пустячным не назовешь. Тем более по распространенности в России он на втором месте после гриппа.
По типу возбудителя ЗППП подразделяют следующим образом:
Всемирная организация охраны здоровья классифицирует ЗППП следующим образом:
Типичные инфекции, передающиеся половым путем
Прочие ЗППП
которые поражают преимущественно органы половой системы:
которые поражают преимущественно другие органы и системы:
Часто ЗППП протекают бессимптомно и выявляются только на этапе развития осложнений. Поэтому очень важно уделять должное внимание их профилактике: пользоваться средствами предохранения, избегать случайных половых контактов, соблюдать гигиену и дважды в год сдавать анализы по направлению от гинеколога или уролога.
Конечно, большинство ЗППП излечимы, но не все. Например, с генитальным герпесом расстаться никогда не удастся - лечение только смягчает течение болезни и уменьшает частоту и тяжесть рецидивов. Навсегда избавиться от вируса папилломы человека (ВПЧ) есть шансы только у тех, кто моложе 25. Позже уничтожить вирус не удастся, смысл лечения - в ликвидации изменений тканей, на которые воздействует вирус.
Кстати, считается, что вирус папилломы человека может спровоцировать рак шейки матки, влагалища, вульвы и полового члена. Вирус полового герпеса влияет и на сперму, а также, если им заразилась женщина во время беременности, это может вызвать тяжелые врожденные заболевания плода.
Обратите внимание: практически все вирусные и бактериальные венерические заболевания проникают через плацентарный барьер, то есть они передаются плоду внутриутробно и нарушают его физиологическое развитие. Иногда последствия такого инфицирования проявляются только через несколько лет после рождения ребенка в виде дисфункции сердца, печени, почек, нарушения развития.
Успешным лечение будет лишь в том случае, если начать его без опоздания и довести до конца. Как же заметить самые первые сигналы опасности?
Есть восемь основных признаков, обнаружив которые, не стоит тянуть с визитом к врачу.
Однако, например, сифилис или хламидиоз могут проявиться спустя несколько недель после заражения, а иногда ЗППП вообще долгое время могут протекать скрыто, переходя в хроническую форму.
Вне зависимости от наличия неприятных ощущений в области половых органов, профилактический визит к врачу необходим дважды в год, а также после случайного полового контакта, полового насилия, в случае неверности вашего постоянного партнера. Если вы заметили какие-либо симптомы ЗППП, идите на прием в тот же день.
Наличие определённых симптомов ЗППП у женщин объясняется особенностями их физиологии.
Следующие признаки должны насторожить женщину и стать поводом для внеочередного посещения гинеколога :
Заподозрить ЗППП у мужчин можно по таким признакам :
Симптомы . Через 1-4 недели после заражения им у больных появляются гнойные выделения, болезненное мочеиспускание, а также боли внизу живота, в пояснице, кровотечения между менструациями у женщин, у мужчин - боли в области мошонки, промежности.
Чем опасен?
У женщин может привести к воспалению маточных труб, шейки матки, патологиям беременности и родов, заболеваниям печени, селезенки.
У мужчин - к воспалениям придатков яичек, предстательной железы, мочевого пузыря, нарушению потенции. У новорожденных детей может развиться конъюнктивит, поражение носоглотки, воспаление легких.
Симптомы . Они могут проявиться на 4-21‑й день после инфицирования, иногда позже. У женщин возникают обильные пенистые выделения белого или желтовато-зеленого цвета с резким запахом, вызывающие сильный зуд и раздражение половых органов, а также боли, жжение при мочеиспускании, болезненность при половом акте. У мужчин возникает жжение при мочеиспускании, слизисто-гнойные выделения из уретры. Однако нередко это заболевание протекает бессимптомно.
Чем опасен?
У женщин поражаются шейка и внутренний слой матки, маточные трубы, яичники, мочевые пути. Инфекция может вызвать даже перитонит!
У мужчин страдают предстательная железа, яички и их придатки, мочевые пути.
Симптомы . Может обнаружить себя через 3 дня после заражения, а может и через месяц, проявляясь зудом и дискомфортом в области гениталий, скудными прозрачными выделениями, болезненным мочеиспусканием.
Чем опасен? Частое осложнение у женщин - воспаления половых органов, у мужчин - нарушение сперматогенеза.
Симптомы . Через 3-7 дней после заражения у женщин появляются желтовато-зеленоватые выделения из влагалища, учащенное, болезненное, мочеиспускание, боль внизу живота, иногда кровянистые выделения. Однако у большинства представительниц слабого пола заболевание долгое время протекает незаметно. У мужчин появляются боли и жжение при мочеиспускании, желтовато-зеленоватые гнойные выделения из мочеиспускательного канала.
Чем опасна? У женщин поражаются мочеиспускательный канал, влагалище, задний проход, матка, яичники, фаллопиевы трубы. У мужчин - внутренние половые органы, развивается хроническое воспаление придатков яичек, семенных пузырьков, простаты, что грозит импотенцией, бесплодием.
Симптомы
. Инкубационный период болезни от 3 до 6 недель. Первый признак - язвочка округлой формы (твердый шанкр). У женщин она обитает на половых губах или слизистой влагалища (иногда - в области заднего прохода, во рту, на губах), у мужчин - на половом члене или мошонке. Сама по себе она безболезненна, но через неделю-другую после ее появления увеличиваются ближайшие лимфатические узлы.
Именно в это время необходимо начать лечение! Это первая стадия болезни, когда все еще обратимо.
Через 2-4 месяца после заражения развивается вторая стадия - по всему телу «разливается» сыпь, появляются высокая температура, головная боль, увеличиваются почти все лимфатические узлы.
У некоторых больных выпадают волосы на голове, разрастаются широкие кандиломы на половых органах и в области заднего прохода.
Чем опасен? Эту болезнь называют медленной смертью: если вовремя недолечиться до конца, возникают серьезные проблемы с опорно-двигательным аппаратом, происходят необратимые изменения во внутренних органах, нервной системе - начинается третья стадия болезни, при которой примерно четверть больных погибает.
Заметили, что что-то не так? Лучше перестраховаться и поторопиться к врачу, а не искать в Интернете симптомы и способы лечения.
Как диагностируют ЗППП? Сначала - осмотр врачом, дальше - анализы и исследования. Самый современный метод ДНК-диагностики: ПЦР (полимеразная цепная реакция). Для исследования берут соскоб из мочеиспускательного канала, влагалища и шейки матки.
Врачи используют также метод ИФА (берется кровь из вены или делается соскоб и определяется наличие антител к ЗППП), бактериоскопию (чаще всего выявляет гонококки и трихомонады) и многие другие способы диагностики.
Лечат ЗППП антибактериальными препаратами, а также местными процедурами (промывания мочеиспускательного канала у мужчин, санация влагалища у женщин и другие процедуры).
По окончании курса лечения обязательно нужно пройти контрольное обследование - сдать нескольких анализов, чтобы убедиться в отсутствии инфекции в организме.
На самом деле, вероятность подхватить ЗППП бытовым путем очень низкая. Микроорганизмы, вызывающие венерические заболевания, неустойчивы во внешней среде. В бассейне, например, подцепить такую инфекцию практически нереально (в отличие от грибковой или кишечной). Даже если в воде рядом с тобой будет плавать ВИЧ-инфицированный или больной сифилисом, хлорированная вода быстро убьет возбудителей.
Однако в общественных туалетах, если там не следят за обработкой поверхностей, есть риск инфицирования вирусом папилломы или герпеса. Но классические венерические заболевания — сифилис, хламидиоз, гонорея и трихомониаз — требуют контакта с кровью или слизистыми.
Исключение — сифилис: он может передаваться через слюну, если пользоваться одной посудой с больным и плохо ее мыть. Так что, в любом случае, забывать о правилах гигиены не стоит.
Имейте в виду: на короткое время микроорганизмы, вызывающие «нехорошие» инфекции, могут сохранять жизнеспособность на теплых влажных вещах. Поэтому в бане или бассейне (да и дома тоже) не пользуйтесь чужим влажным полотенцем, мочалкой или другими предметами личной гигиены.
Далеко не всегда. При хорошем иммунитете заболевание (например, хламидиоз) может годами протекать без симптомов. Человек может даже не знать, что болен. И единственный способ выявить такую скрытую инфекцию — лабораторные анализы.
Первые признаки инфекции у женщин — необычные выделения из влагалища. У мужчин — уретрит (воспаление мочеиспускательного канала). Его симптомы — нарушение мочеиспускания и гнойные выделения. Все остальные симптомы (высыпания, увеличение лимфоузлов и т.д.) появляются, когда инфекция уже распространилась в организме.
Да. Если он качественный, с неистекшим сроком годности, правильно подобранный по размеру и правильно используется, то риск заражения большинством ЗППП сводится к нулю.
Исключение — наружные кондиломы и выраженная герпетическая инфекция.
Кстати сказать, спермицидная смазка с ноноксинолом-9, которой обрабатываются презервативы, согласно отчету ВОЗ от 2001 г., не защищает от ЗППП. Повреждая мембраны клеток, ноноксинол-9 не щадит ни сперматозоиды, ни инфекции, ни слизистые оболочки половых органов. Повреждая слизистую влагалища и шейки матки, ноноксинол-9 «открывает ворота» инфекциям.
Несмотря на то, что презерватив не идеальное средство предохранения от ЗППП, оно считается наиболее эффективным. Поэтому пользоваться презервативами необходимо при всех видах секса: вагинальном, анальном и оральном.
Чтобы не повышать риски, следует приобретать презервативы только в солидных аптеках. Чтобы не повредить презерватив, не вскрывайте упаковку пилкой или ногтями.
Нужно помнить: презерватив можно использовать только вместе со специальными лубрикантами. Обычные кремы и мази для этого не подходят.
Распространенная ошибка - использовать вместе с презервативом противозачаточные свечи, вагинальные таблетки или спермицидные кремы. Гинекологи предупреждают, что эти средства нарушают микрофлору влагалища и провоцируют развитие кандидоза (молочницы). Таким образом, вместо избавления от проблем вы их можете приобрести.
Если вы хотите максимально себя защитить, достаточно правильно использовать презерватив и соблюдать меры личной гигиены. Высокая степень защиты и практически полное отсутствие побочных эффектов является однозначным плюсом презервативов. Однако следует помнить, что презерватив может порваться, и в этом случае следует иметь под рукой средства экстренной профилактики.
Используется и экстренная медикаментозная профилактика - одноразовый прием или инъекция антибактериальных препаратов, которые может назначить только врач-дерматовенеролог. Процедура позволяет предотвратить гонорею, хламидиоз, уреаплазмоз, микоплазмоз, сифилис и трихомониаз. Но к такому методу нельзя прибегать часто.
А вот на различные гели, свечи и вагинальные таблетки в плане защиты от ЗППП рассчитывать не стоит. Эти средства содержат спермицидные вещества в недостаточном количестве, чтобы обезопасить хотя бы на 80-90%. К тому же возбудители многих ЗППП обитают не в семенной жидкости, а на половых органах и к спермицидам нечувствительны.
Тоже касается спринцеваний после полового акта специальными гелями или хлорсодержащими антисептиками.
Помните!
Заболевания, передающиеся половым путем, опасны, прежде всего, осложнениями: бесплодием, импотенцией, хроническими воспалительными процессами, поражениями нервной системы и внутренних органов. Неправильное лечение, игнорирование симптомов, пренебрежение средствами профилактики могут пагубно сказаться на вашем здоровье.
Итак, что делать после незащищенного полового акта, если у вас нет уверенности в здоровье вашего партнера?
Имеет смысл обратиться к врачу в течение 5 дней после незащищенного секса. Есть экстренное медикаментозное лечение, которое может предотвратить развитие сифилиса, гонореи, хламидиоза и других половых заболеваний.
Но оно не поможет против ВИЧ и вируса папилломы человека (ВПЧ).
Кровь на гепатиты, сифилис и ВИЧ сдают через 3 месяца после контакта. Раньше обследоваться смысла нет: антитела к этим заболеваниям в крови появляются не сразу после заражения.
Соблюдение этих мер предосторожности позволит снизить вероятность заражения и тяжесть его возможных последствий.
Сексуальная свобода, которой привык пользоваться современный человек, имеет свои «подводные камни»: по данным ВОЗ, в настоящее время каждый десятый, включая детей и стариков, болеет тем или иным ЗППП. Каждые 15 секунд где-то в мире ставится диагноз, связанный с инфицированием половым путем. Чтобы сохранить свое здоровье и не подвергать опасности партнера, требуются своевременные профилактика и лечение.
Постоянный рост количества заболеваний, передающихся половым путем, говорит не о сложности профилактики, а о безответственном отношении большинства людей к своему здоровью и их безграмотности в этом вопросе. Зачастую больные стесняются обратиться к врачу при возникновении симптомов и пытаются обойтись народными средствами. Это чревато необратимыми последствиями для их здоровья.
***
Единственным эффективным народным средством предохранения от ЗППП является полное половое воздержание:).
Плюс: это бесплатно. Минус: не исключает возможности заражения бытовым путем и в случае насилия.
По материалам
Мужское здоровье - это компетенция врача уролога, дерматовенеролога и сексопатолога. Именно эти три специалиста занимаются изучением, диагностикой и лечением патологий, поражающих репродуктивную систему мужчины. В случае возникновения какой-либо проблемы, связанной с инфекционным процессом, необходимо обращаться к первым двум, а по поводу расстройств половой функции - к последнему. И если уролог в основном занимается лечением тех нозологий, где требуется выполнение оперативного вмешательства, то дерматовенеролог пользуется исключительно терапевтическими методиками.
Единой классификации недугов репродуктивной системы мужчины не существует, однако большинство клиницистов предпочитает подразделять эту категорию болезней следующим образом:
Наиболее распространенной инфекционной патологией является генитальный герпес. Достаточно нарушения элементарной гигиены или же культуры интимных отношений, как сразу же происходит инфицирование этим типом вирусов герпеса. Другой вопрос заключается в том, что далеко не у всех эта проблема манифестирует - для возникновения специфических проявлений понадобится снижение иммунитета (защитных сил организма). Мужчина ощущает сильнейший зуд в паху, жжение и дискомфорт, многократно усиливающийся при сексе.
Есть микроскопические грибки рода Кандида, которые имеют белесоватый окрас и они при снижении иммунитета вызывают микотическое поражение слизистых оболочек. Типичные симптомы - сильнейшее жжение, гиперемия и белесоватые выделения. Таким пациентам и их сексуальным партнерам необходимо дополнительно обследоваться на ВИЧ.
Все бактериальные инфекции у мужчин проявляются неприятными зловонными выделениями белесоватого цвета. То же самое справедливо и для патологий, вызванных простейшими и атипичной флорой. В эту категорию относится трихомониаз, хламидиоз, гонорея, сифилис и многие другие. Исключение - генитальный герпес.
На коже появляются патологические признаки в результате возникновения следующих патологий:
То есть, нет отдельно кожных заболеваний - все эти признаки являются симптомами определенной нозологии, локализующейся в половых органах.
Чаще всего встречаются следующие проявления:
Используются антибактериальные средства широкого спектра действия:
То есть, лечение будет эффективным только в том случае, если будет подобран препарат, действие которого будет нацелено на уничтожение какого-то конкретного возбудителя (этиотропная терапия).
Необходимо придерживаться следующих принципов:
Выполняя все указанные советы, можно быть уверенным в том, что мужчина будет здоровым и избавиться от недугов мочеполовой системы.
Мужские болезни всегда считались деликатной проблемой. Как правило, мужчины проявляются немыслимое терпение, пытаются избавиться от проблемы самостоятельно и тянут с визитом к специалисту, что очень опасно и для здоровья, и для жизни.
Свернуть
Все недуги, которые встречаются у мужчин, делятся на несколько категорий:
Болезни мужских половых органов могут быть связаны с нарушениями в развитии, гормональным сбоем и т.д. Прием определенных лекарств, прерванный половой акт, вредные привычки – провоцирующие факторы для развития таких недугов, как , бесплодие и др. Тревожные симптомы могут наблюдаться и у пожилых, и у молодых мужчин. Среди основных причин их появления можно отметить отсутствие физической нагрузки, беспорядочную половую жизнь, плохое питание, самолечение.
Кожа половых органов достаточно тонкая и требует особого ухода. При отсутствии гигиены возможна закупорка сальных желез, в результате чего в них скапливается лишний секрет. Подобная ситуация повышает риск инфицирования.
На коже мужских органов могут развиваться самые разные заболевания. Почти все они неизбежно приводят к воспалительным реакциям. Пятна и изменившийся цвет кожи могут сигнализировать о дерматите, кандидозе или банальной аллергии. Узелки, появляющиеся над кожей и сопровождающиеся зудом – признак лишая или чесотки. Чаще всего у мужчин возможны такие половые заболевания, как молочница, герпес, аллергия.
Для этого недуга характерны зуд, покраснение, чувство жжения и отечность крайней плоти. Иногда возможен белый налет. Для характерны такие симптомы, как серовато-белые выделения творожистой консистенции, проблемы с мочеиспусканием.
Хроническое заболевание, вызываемое вирусом герпеса второго типа. Среди основных симптомов можно выделить отек, сильнейший зуд и болевые ощущения, появление множества пузырьков, имеющих прозрачное содержимое. В дальнейшем на их месте появляются язвочки. Как правило, недуг проявляется при ослабленном иммунитете.
Когда на крайнюю плоть попадают инфекционные возбудители, начинается воспаление – баланопостит. Терапия зависит от причины заболевания и может быть противогрибковой, антибактериальной или противовирусной.

Характер и опасность высыпаний может определить только врач. В большинстве случаев для диагностики недостаточно осмотра, поэтому пациента отправляют на комплексное обследование и забор анализов.
Аллергическая реакция, проявляющаяся на коже мужских органов, обычно связана с использованием моющих средств или презервативов. А ее симптомы очень схожи с клинической картиной герпеса.
Причиной их возникновения являются тяжелая работа, слишком активные занятия спортом, посещение общественных бань, а также повышенная потливость и плохая гигиена. Возможно заражение при сексуальном контакте, когда партнеры не используют средства защиты.

Грибковые заболевания проявляются такими симптомами, как зуд, высыпания, налет, образующийся на головке члена, болезненное мочеиспускание.
Среди мужских половых болезней, вызванных попаданием в организм инфекции, выделяют:
Самое частое заболевание – простатит. Эта болезнь имеет бактериальное происхождение и две формы – острую и хроническую. Проявляется она следующими симптомами:
Воспалительные заболевания половых органов, могут переходить на другие отделы, поэтому очень важна своевременная медицинская помощь.
В эту группу входят болезни, которые передаются во время секса. Интересно, что у женщин симптомы проявляются более ярко, а у мужчин они незначительны. Именно поэтому представители сильного пола не торопятся с визитом к доктору.
Существует более тридцати различных бактерий и вирусов, которые могут попасть в организм во время секса. Среди самых распространенных болезней можно отметить сифилис, гонорею, гепатит В, герпес и др. Наибольшему риску заражения подвержены мужчины, предпочитающие секс без презерватива или имеющие много партнеров. Симптомы заболеваний полового органа у мужчин бывают следующими:

Каждый мужчина должен понимать, что половые инфекции часто приводят к бесплодию. Кроме того, они влияют на иммунные функции, способствуют развитию и воспалений внутренних органов. Терапия проводится с помощью противовирусных препаратов или антибиотиков.
Терапия болезней, диагностируемых у представителей сильного пола, должна быть комплексной. И в первую очередь она направлена на борьбу с возбудителем конкретного заболевания. При инфекциях обязателен антибиотик, могут назначаться противовирусные средства.
Симптоматическая терапия помогает устранить неприятные симптомы. Пациенту могут назначаться анальгетики и противовоспалительные медикаменты. Лечение грибковых болезней мужских органов проводится с помощью таблеток и мазей – они снимают покраснения, зуд и другие симптомы раздражения.

Консервативные методы лечения, предполагающие использование антибактериальных и противовоспалительных средств – основная часть терапии болезней мужских органов.
Избежать заболеваний половых органов у мужчин поможет сексуальное воспитание человека, использование контрацептивов, исключение случайных связей. Не стоит игнорировать хронические очаги инфекции – даже обычный кариес может привести к развитию болезни.
Очень важно вовремя лечить сопутствующие заболевания, чтобы в будущем избежать нарушений в половой сфере. Регулярные профилактические осмотры помогают выявить недуг на ранней стадии, которую можно быстро вылечить. Поэтому при обнаружении тревожных симптомов следует обращаться к врачу, который поставит правильный диагноз и подберет схему лечения.